下颌骨腓骨移植联合牙种植术后的覆盖义齿修复1例
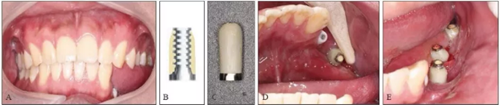
[摘要] 本文报道1例28岁男性患者下颌骨腓骨移植联合牙种植术的治疗。患者因下颌骨成釉细胞瘤切除左侧部分下颌骨并行血管化单层腓骨移植,术后2年于腓骨移植区植入4颗种植体,采用纯钛铸造杆+Locator附着体+覆盖义齿方式进行修复,取得了良好的效果。
本病例提供了一种腓骨移植联合牙种植术修复的可行方案,并通过文献复习阐述了修复方式的特点,以期提高腓骨移植患者的修复效果。
[关键词] 下颌骨;腓骨;牙种植;覆盖义齿
肿瘤切除、外伤、炎症等各种原因均可造成下颌骨不同程度的缺损,进而导致患者严重的颜面畸形和咀嚼、吞咽、呼吸、语言等功能障碍,严重影响患者的生活质量[1]。如何实现下颌骨的功能性重建[2],是临床上面临的一个问题。
近年来口腔颌面部肿瘤切除术后游离血管蒂皮瓣得到了广泛应用,血管化的腓骨移植已被用于下颌骨重建[3]。由于下颌骨连续性破坏,造成可利用的组织倒凹少、下颌偏斜,传统的活动义齿修复固位和稳定性差,难以行使咬合功能。随着种植技术的发展,在恢复下颌骨连续性的基础上,应用骨结合式种植体可从根本上恢复患者咀嚼、语音功能,改善患者生活质量[4],实现对下颌骨的外形恢复和功能性重建。
然而有时由于缺损性质、缺损区域解剖条件、移植骨块自身局限等原因,重建的骨量无法达到理想条件,这给后期修复带来了一定困难[5]。本文报道1例下颌骨血管化单层腓骨移植联合牙种植覆盖义齿修复的病例。
1 病例报告
1.1 主诉及病史
患者,男性,28岁,2017年7月以“左侧下颌骨种植术后15个月要求修复”为主诉到青岛大学附属医院口腔修复科就诊。
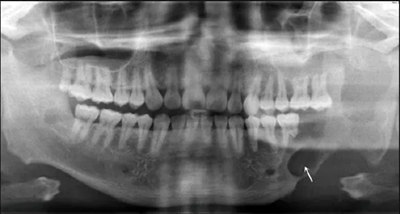
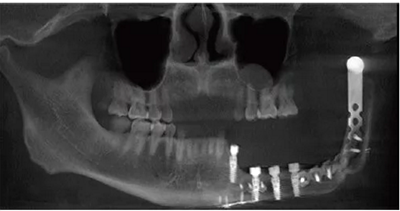
患者2014年6月5日因左下颌肿胀伴触痛到青岛大学附属医院口腔颌面外科就诊,诊断为左侧下颌骨成釉细胞瘤。全景片示左侧下颌第二前磨牙远中至乙状切迹处可见多房低密度影,左下颌第一磨牙远中根可见明显吸收(图1)。

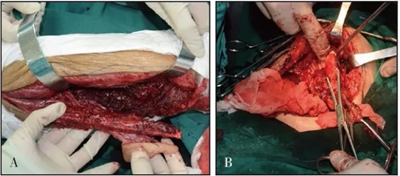
2014年6月9日于本院行下颌骨左侧成釉细胞瘤切除术+下颌骨节段性切除术+重建板重建术+血管化腓骨肌皮瓣转移修复术+钛板内固定术+血管吻合术+牵引钉植入术+拔牙术(图2)。

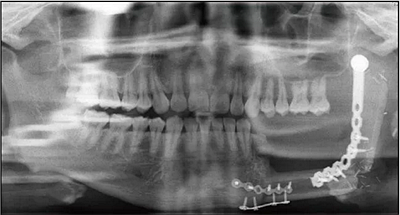
2016年3月22日复查,全景片示34~37牙缺失,左下颌单层腓骨移植,腓骨与下颌骨对接处骨愈合良好,钛板钛钉在位(图3)。
2016年4月27日根据患者条件设计并3D打印数字化种植导板(图4)
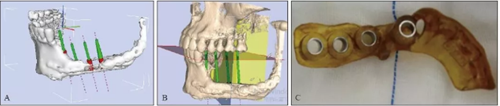

并于左侧腓骨移植区植入4颗Nobel Active 4.3 mm×11.5 mm种植体+RP 4.5 mm复合基台(型号36626)(图5)。
种植体植入后拍摄锥形束CT(cone-beam computed tomography,CBCT)显示种植体在位,复合基台对接在位,骨愈合良好(图6)。


1.2 临床检查
患者口腔颌面部双侧基本对称,双侧颞下颌关节区无压痛及弹响。开口度三指,约3.5 cm,开口型无异常。口腔卫生一般,牙石(+),34~37牙缺失,左下颌缺牙区牙槽黏膜无附着龈,牙合龈距离较大,约16 mm,咬合关系可,左侧下唇皮肤麻木。
1.3 治疗计划
患者的义齿修复存在两个难点。第一,左下颌缺牙区牙槽黏膜过厚,穿龈距离深,为牙龈成形及制取模型带来了困难。第二,咬合垂直空间过大,若用种植固定义齿修复,种植体承受咬合压力大,可能对腓骨带来损害。因此设计的治疗计划为:1)利用个性化愈合基台行种植二期手术;2)二期手术4周后行个性化转移杆取模;3)为了减小修复体对种植体及腓骨的压力,行种植覆盖义齿修复,固位方式为纯钛切削杆+Locator附着体;4)咬合设计为舌侧集中牙合,减轻牙合力;5)桥体龈端设计为卫生桥方式。
1.4 治疗过程
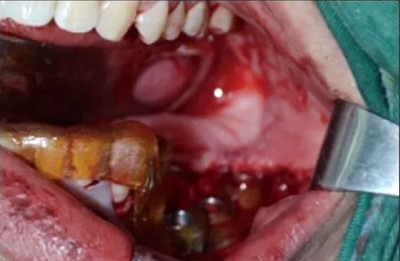
1.4.1 种植二期手术 常规牙槽嵴顶切口,暴露复合基台,手用螺丝刀取下35~37牙位复合基台保护帽,配合扭矩扳手将复合基台加力至35 N·cm;为了使35~37牙位黏膜更好地成形,准备了复合基台的临时基台(型号29046),将其修整成愈合基台形状,再用流动树脂恢复成长圆柱状,表面抛光后接入复合基台上部,扭紧,封口(图7)。

1.4.2 种植取模 取模过程如下
1)个性化转移杆制作:取下颌藻酸盐模型,并将准备好的4个取模用转移杆(型号29089)和CBCT数据发至加工厂,制作个性化开窗式转移杆+开窗式个别托盘(图8)。


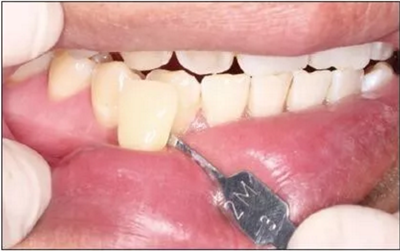
2)比色。使用VITA 3D-MASTER比色板进行比色(图9),比色结果为2M3。

3)种植取模。使用手用螺丝刀配合扭矩扳手取下患者口内的35~37临时个性化复合基台和34复合基台保护帽,注射生理盐水冲洗种植体及周围软组织。在患者口内试戴个性化转移杆,调整上端高度,保证螺丝刀就位于中央固位螺丝(图10)。

依次将转移杆插入种植体,确保完全就位后,用结扎丝捆绑4个转移杆,成形树脂包绕结扎丝连为一整体,形状近似在牙列缺失修复过程中所用的牙合托上的蜡堤。待成形树脂硬固后,用快速手机磨断相邻两转移杆之间的成形树脂及结扎丝,使每一段都成为包含转移杆的成形树脂段,检查两个转移杆之间的成形树脂段的接缝在通过牙线时是否有阻力,目的是消除成形树脂段之间过紧接触所形成的应力,再重新用成形树脂将原有的成形树脂段连接成一体。口内试戴个别托盘,采用开窗式种植体水平印模。
将DMG硅橡胶轻体注入转移杆周围,同时将调好的硅橡胶重体放入个别托盘,于口内就位取模(图11)。模型取出后在口外将替代体就位。取模完成后将35~37临时个性化复合基台和34复合基台保护帽重新就位。
![]()
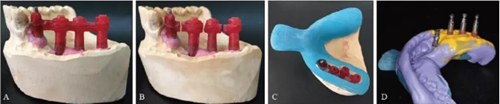
1.4.3 修复体技工室制作 因纯钛切削材料无法满足杆的高度,所以在此使用纯钛铸造杆,红色部分为可铸基底,铸造后与纯钛杆融为一体,纯钛杆与复合基台之间为螺丝固位(图12)。

根据蜡型铸造纯钛杆和Locator附着体,随后上牙合架转移颌位关系,义齿内Locator阴性部件和铸造杆上的Locator阳性部件连接,排牙时设计为舌侧集中牙合(图13)。

![]()
1.4.4 最终修复体戴入 最终修复体如图14示。
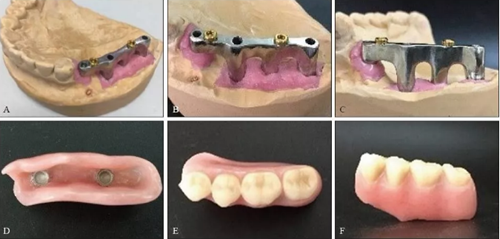

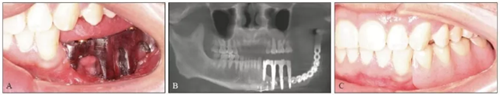
卸下患者口内的35~37临时个性化复合基台保护帽和34复合基台保护帽,注射生理盐水冲洗种植体及周围软组织,口内试戴纯钛铸造杆(图15A),拍摄CBCT示铸造杆与种植体复合基台对接良好(图15B)。将34~37胶托活动义齿就位于铸造杆上部Locator附着体,嘱患者做正中咬合及侧方咬合,调磨咬合高点,抛光,完成最终修复体的戴入(图15C、D)。嘱修复后修复体及牙周维护。
![]()
2 讨论
Chana等[6]认为,对于下颌骨成釉细胞瘤术后的缺损整复,采用骨结合式种植体与血管化腓骨肌皮瓣的即刻修复是一种理想的选择,而Navarro Cuéllar等。认为行游离腓骨瓣修复6~9个月后,再植入种植体,其稳定性及患者的其他生理功能恢复良好。由此可以看出对于下颌骨节段性缺损的患者,腓骨移植联合牙种植术不仅可以重建下颌骨的连续性,而且还恢复了患者咀嚼、语言的正常生理功能。
游离血管化腓骨具有长度宽度充足、血供丰富的解剖特点,现已成为修复下颌骨缺损最理想的材料之一,但是其高度相对不足,这为腓骨瓣下颌骨重建后的义齿修复带来了困难。除了单层腓骨移植外,目前进行下颌骨重建的方法还有双层腓骨移植、单层腓骨移植后采用牵张成骨增高骨量、单层腓骨的高位移植等。双层腓骨移植可以恢复良好的颌间距离,提供种植牙所需的骨高度。
毛广文等对8例双层腓骨移植联合牙种植重建下颌骨缺损的患者进行了3年的随访,腓骨愈合、种植体骨结合及咬合功能恢复均效果良好。但双层腓骨移植也存在取骨过长且血管蒂折叠易栓塞的缺点[10];另外,有时上层腓骨远端翘起或抬高过多致使咬合空间不足,影响口腔修复效果。单层腓骨移植后牵张成骨是在腓骨移植时同期植入牵引器,利用膜内成骨方式形成新骨来增高骨量的一种方法。Chang等[11]对10例采用单层腓骨移植后牵张成骨与13例双层腓骨移植联合牙种植重建下颌骨缺损的患者进行了疗效对比发现,单层腓骨移植后牵张成骨的优点为创伤小,效果明确,但其缺点也颇多。
1)治疗周期长,往往需要牵引3~4个月[12];
2)患者经历更多的手术阶段;
3)不容易实现准确的咬合;
4)较多的并发症;
5)需要患者学习如何使用或护理垂直牵引成骨设备。
单层腓骨的高位移植是指腓骨上移至下颌骨下缘以上再固定,但是上移超过1 cm会影响面部外形。林野等[5]报道腓骨瓣被植入缺损区下颌骨上缘位置时,重建后的面部外形不满意,故他建议患者一期手术时首先保证面部外形的恢复,二期进行垂直骨牵引重建颌骨高度,再行牙种植术,以达到满意的临床效果。
由于缺损性质、缺损区域解剖条件、移植骨块自身的局限、受植床软组织覆盖困难等原因,往往使重建的骨量无法达到理想的条件,本例患者采用的是单层腓骨移植的修复方案,但该种植修复存在两个难点。
第一,患者左下颌缺牙区牙槽黏膜过厚,穿龈距离深,为牙龈成形及种植取模带来了困难。
第二,单层腓骨移植后,骨高度不足,咬合垂直空间过大,种植修复后种植体承受咬合压力大,可能对腓骨带来损害。
在修复时,若选择种植固定义齿会导致冠根比失调,不利于种植体和腓骨的稳定,而覆盖义齿则能减轻对腓骨的压力。故本文病例笔者采用覆盖义齿修复。
在固位方式的设计上,修复体既要有足够的固位和稳定,又不会对腓骨造成过大咬合力。本文病例设计为纯钛铸造杆+Locator附着体。杆式附着体具有较好的固位力和稳定性,适用于颌间距离较大的患者,其中切削研磨杆附着系统为方形,无弹性界面,有稳定较强的固位力,并且可以和多种附着体联合使用,而纯钛杆轻巧舒适,有利于减轻对腓骨的压力。目前临床上常用的种植覆盖义齿上部结构有磁性附着体、球帽式附着体和Locator附着体。田涛等在1例单层腓骨移植联合种植覆盖义齿修复中使用了磁性附着体,因其固位力持久,更换率低,并且可发生相对移位,起到应力中断的作用,明显降低了种植体周围骨组织的应力分布。
但其缺点为固位力稍差,且因义齿在口腔内常产生水平位移,易导致口腔溃疡的发生。球帽式附着体运动较灵活,可朝多个方位运动,避免远中游离端产生扭矩,降低对种植体的损害,但长期使用可导致固位帽出现磨损。Locator作为一种新型附着体,具有自对准特性,覆盖义齿就位更方便,还可利用不同的阳级帽来选择不同的固位强度,满足各类患者的需求。董静等对使用Locator附着体、球帽式附着体、磁性附着体种植覆盖义齿修复的45例患者随访2年,发现Locator附着体在咀嚼、固位、舒适度方面都优于球帽附着体和磁性附着体,其定位性好,稳定性较高,较少出现并发症,患者易清洁,且可以满足对美观的需求。
咬合设计原则为合理的牙合力传导和分散,防止过载创伤。将覆盖义齿设计为舌侧集中牙合,既有利于穿透食物,又有利于获得前伸和侧方平衡牙合。上颌为天然牙—解剖式后牙,下颌选用半解剖后牙,以上颌牙舌侧尖为主要功能牙尖,由上颌舌尖与下颌牙相应部位所建立的咬合为舌侧集中牙合。正中牙合时只有上颌后牙舌尖与对颌的下颌后牙中央窝接触,而颊尖脱离接触,每对上下对颌后牙只有1个中央尖支持。下牙中央窝宽阔使上牙舌尖能在下牙中央窝内完全自由地移动,而颊尖脱离接触可以简化工作侧和平衡侧的平衡接触关系。正是基于这些特点,舌侧集中牙合比非解剖式牙美观,咀嚼效率高,可以获得更大的自由度,更易获得平衡,下颌覆盖义齿更容易稳定,从而可减轻移植腓骨所受的咬合力;为了进一步减小牙合力,还可以采取渐进性加载、减小义齿牙尖斜面、减少义齿与对颌牙的接触点、义齿形成充分的外展隙及发育沟等措施。
在腓骨移植重建下颌骨的过程中,骨缺损可以准确评估,但软组织改变往往不能预测,厚的皮瓣被认为是导致种植体周围炎的潜在因素。研究报道,二期牙种植时可用腭部黏膜组织瓣移植种植体周围,增加附着龈。本例患者种植体周围缺乏附着龈,穿龈距离深,难以避免种植体周围黏膜炎和种植体周围炎的发生。因此笔者将纯钛杆龈端设计为距黏膜大于3 mm的卫生桥形式,修复体龈端高度抛光,有利于患者清洁,减少种植体周围炎发生的风险。同时告知患者每次餐后应取下义齿进行清洗,Locator阳性垫片及纯钛杆桥体需用牙刷清洁,并且需要定期复诊进行牙周维护。
下颌骨缺损的重建是一项富有挑战性的工作,其目的不仅是恢复颌骨连续性,维持正常容貌形态,而且要恢复咀嚼、语言的正常生理功能,达到牙—颌—肌肉—神经反射的协调,即实现功能性重建,这需要外科医生和修复科医生的共同合作。外科医生和修复医生术前需共同制定系统的手术和修复方案,制作切骨导板和种植导板,术中外科为修复创造条件(植骨、植入种植体等),并在术后保持创面和保护缺损区,最终修复科完成永久修复体。
外科通过腓骨移植的方式重建下颌骨时需考虑术后恢复的骨高度,在患者条件允许时尽量采用双层腓骨移植术式或单层移植后牵张成骨联合种植体植入,恢复的骨高度有利于种植后固定修复,可有效地重建咬合功能。修复科进行修复时应该综合考虑修复体的选择、固位方式、咬合设计等因素,注重合理的牙合力传导和分散,防止种植体失败和腓骨过载创伤。但是如何能既做到外形和功能的完美结合,又使患者承受最小的创伤,是临床工作者共同努力的方向。
来源;马凯 柏娜 等 华西口腔医学杂志
相关资讯
- 元旦与春节的区别
- 种植取模四手操作
- 种植取模四手操作
- 口腔儿牙早期矫治间隙管理.精确诊断.正畸技术11H-李明
- 种植取模小技巧
- 蒋大为《再见了大别山》
- 种植牙不是您想种马上就能种!做种植牙需要哪些前提条件呢?
- 如果半口/全口缺牙,也要一颗一颗种吗
- 丹巴拥忠《故乡之恋》
- 牙周宁片的功效与作用
推荐产品
- 宇森牙科种植机
- 宇森牙科种植机,国产牙科种植机,牙科种植机哪家的好?国产种植机当数宇森,可拆卸种植弯机 “保养大法”,学会它,寿命可再战几年!科贸嘉友宇森种植机陕西用户咨询热线 029-88651307 17791999852