谭震 | 上颌窦内提升术的发展现状
文/谭震 滕敏华
在上颌后牙区,种植修复治疗常常受限于牙槽骨萎缩和/或上颌窦气化导致的余留骨量不足。研究(Kopecka,2012)显示上颌第二前磨牙、第一磨牙、第二磨牙区的平均余留牙槽骨高度(mean residual bone height, mRBH)分别为5.9 ±2.5mm、3.3 ± 2.2mm和4.5 ± 2.4mm,余留牙槽骨高度(residual bone height,RBH)不足5mm者所占比例分别为31.6%、73.1%和54.2%。上颌后牙区解剖学因素对种植修复的实施提出了巨大的挑战,而研究表明,上颌窦提升术可以有效解决这一问题,成功率较高。上颌窦提升有两种方案,从牙槽嵴顶进行的内提升(crestalsinus floor elevation)和侧壁开窗的外提升(lateral sinus floor elevation, LSFE)。
但上颌窦侧壁开窗外提升术创伤较大,术后疼痛和肿胀明显,加重了患者的不适。内提升避免了第二术区的开辟,手术时间短,创伤较小,术后恢复快,受到医生和患者青睐。上颌窦内提升术自开展以来,获得了较高的成功率。但传统的理论认为内提升只适用于RBH大于或等于5mm且窦底平坦。但近年来已有许多文献报道在上颌窦RBH小于5mm的情况下进行内提升获得了较高成功率,如Robert等(2008)、Nedir等(2009)。因此,随着上颌窦提升技术的不断改进、各种新型手术器械的出现,在RBH<4mm的情况下同样可以采用上颌窦内提升也越来越被大家所接受。当然,这还涉及到一个问题,即提升的幅度。传统理论认为若提升幅度大于5mm,上颌窦粘膜撕裂风险明显增加,提升区骨质形成不佳,行使功能后也易导致种植体早期失败。因此,为安全起见,通常要对提升幅度做一定的控制,有时可采用短植体减少提升的幅度。
上颌窦提升和种植体植入可同期或分期进行,其中同期植入可缩短治疗时间,避免二次手术的进行。但关于是否同期植入的标准问题,目前仍存在较大的争论。一般来讲,上颌窦底余留牙槽嵴高度是判断植入时机的重要因素之一。Smiler DG等(1992)认为,当RBH小于4mm时,建议待上颌窦提升位点骨愈合后再进行二期种植体的植入。但是随着种植体颈部及整体外形的改进、表面处理技术的革新,均有利于提高术后初期稳定性。部分种植体对初期稳定性要求不高,这也为上颌窦内提升同期植入种植体提供了可能。但一定要特别注意:在RBH严重不足的情况下,使用上颌窦提升并同期植入种植体时要防止种植体掉入上颌窦内。
目前,临床上使用最广的上颌窦内提升方式主要为冲顶式上颌窦内提升技术。随着种植技术的发展,越来越多的新器械、新方法应用到上颌窦底提升中。目前常用的手术方式有如下几种:
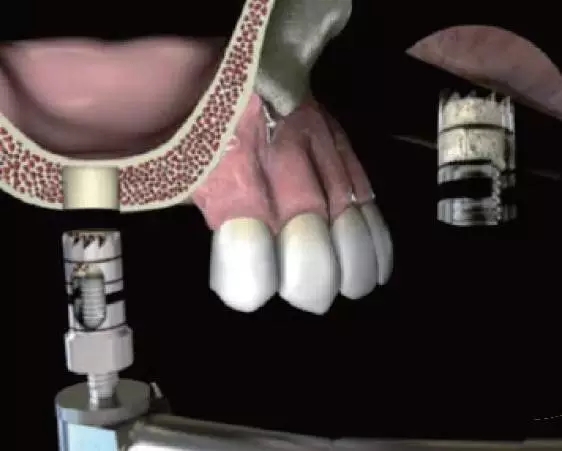
1994年Summers提出利用内提升器械自牙槽嵴顶入路的冲顶式上颌窦内提升技术(osteotome sinus floor elevation,OSFE),又称闭合式提升术(closed sinus lift technique)。越来越多的研究证实了该技术方法的可行性。术中采用球钻定位,先锋钻确定种植方向,钻入深度距上颌窦底 1~2mm达到窦底皮质骨,用手动内提升器械轻轻敲击令窦底皮质骨骨折,连同上颌窦底粘膜向上抬起至所需高度,置入骨替代材料,必要时可以同时通过骨挤压提高种植体的初期稳定性。Summer内提升器械是临床上常用的提升工具,能显著降低上颌窦底粘膜穿孔率。
上颌窦内嵌骨块提升术(Inlay Osteotome Sinus Augmentation Technique,IOSAT)利用环形钻制备窝洞,使用与待植入的种植体直径相匹配的环形钻定位并制备种植窝,钻至距上颌窦底1~2mm时,用内提升器械敲击预备种植窝所得的柱状骨块,令窦底皮质骨骨折,使之连同上颌窦底粘膜向上抬起至所需高度,植入相应长度的种植体。研究结果显示该方法连同短种植体的同期植入可用于上颌窦底RBH不足4mm的患者。
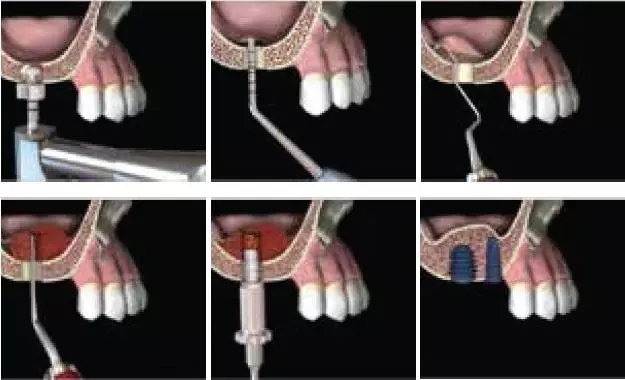
该技术采用球钻定位,先锋钻确定种植方向,钻入深度距上颌窦底1~ 2mm达到窦底皮质骨,用扩孔钻将窝洞扩大到所需直径,扩孔时保持原深度。以超声骨刀、钨钢钻或金刚砂车针向上颌窦底方向磨切,去除窦底残余皮质骨。进入上颌窦时感觉阻力突然减小,此时停止修磨。对于部分上颌窦与牙槽嵴顶距离较小的病例,甚至可以直接通过骨孔看到上颌窦粘膜。小心剥离窦底粘膜,置入骨替代材料,可同时植入种植体。目前认为超声骨刀对骨组织有良好的切割力,对软组织不会造成损伤,因此可以降低窦底粘膜穿孔的发生率。
目前市面上有许多此类器械,设计的关键在于止停装置(控制钻入深度)和特殊设计的钻针(尖端圆润,切削骨质时还要防止窦粘膜破坏)。


Winter等提出的经牙槽嵴顶上颌窦底开窗术(Sinus/alveolar crest tenting,SACT)是单纯上颌窦内提升术的另一种形式,当上颌窦底骨很薄(RBH小于3mm)时,从腭侧切开,向颊侧翻起部分粘膜瓣,剩余部分粘膜和骨膜,用钻在牙槽嵴顶做一矩形窗口,深度为0.5~1.5mm,宽度比预期植入种植体的直径小2mm,然后用内提升器械轻轻敲击使骨块游离,仔细剥离窦底黏膜,将骨块和粘膜一同提升至需要的高度,随后植入种植体。Winter等采用此术式植入20颗种植体,最高提升幅度达9mm,负载一年后存活率为90%。
当然Winter等(2003)采用经牙槽嵴顶上颌窦底开窗术(Sinus/alveolar crest tenting,SACT)行上颌窦底提升,随后植入20颗种植体,最高提升幅度可达9mm,负载一年后存活率为90%。其较高的成功率主要源于经牙槽嵴顶开窗,视野清晰,可以直接用剥离子剥离黏膜。
这种手术方式由于提升幅度较大,并且没有植入任何植骨材料,种植体的初期稳定性很难得到保证,需要有更多的病例报道和更长的时间观察研究。
球囊内提升技术是在用内提升器械或骨挤压器敲击突破上颌窦皮质骨后,换用专用球囊输送器将球囊放至上颌窦底和粘膜空隙处,向球囊内注射气体或者液体(生理盐水或泛影葡安),感觉阻力逐步由大变小,提示上颌窦冲顶成功,然后取出球囊,向上颌窦内放置骨替代材料,可同期或延期植入种植体。
采用球囊行上颌窦内提升技术,以期利用球囊内的压力均匀推上颌窦粘膜,力量轻柔,便于控制推进程度,减少破坏粘膜。但由于球囊作用点在窦底粘膜最高处,远离需要剥离的粘膜和骨壁粘连处,反而可能增加了粘膜撕裂的可能性。
采用超声骨刀或其他钻针备骨孔,磨除窦底骨质,然后采用水冲法(超声骨刀或者特殊注射器)将水注入窦底粘膜下,依靠水的轻柔压力逐渐分开黏膜。然后再植骨并确定是否植入种植体。
该方法是利用磁铁的同极相斥的原理。先使用常规钻针备孔钻入深度距上颌窦底 1~2mm,然后使用磁性钻针(magnetic drill)进行精细备孔,一旦窦底骨质全部磨除,则磁性钻针因为同极相斥而使得钻针尖端与钻针主体分离,尖端推开黏膜。然后再利用水压或球囊分离黏膜。

严格来讲5、6仅仅是上颌窦粘膜的剥离技术,目前还有一些特殊的方法如通过对鼻腔施以负压来辅助进行上颌窦粘膜剥离。另外,Kiyokawa等(2009)通过尝试采用内窥镜施行手术,实现了手术的可视性。术中经上颌窦鼻侧面的尖牙窝插入鼻窦内窥镜,在内窥镜监视下提升窦底、植入移植材料和植入种植体。这样可以有效降低窦底粘膜穿孔率。另外,Garbacea等(2012)还通过尸体研究认为内窥镜能准确判断粘膜有无破损,较术后CBCT和根尖片检查有显著优势。
由此可见,随着对口腔种植理论研究的进展以及种植材料器械本身的改进发展,改变传统的治疗标准已经有了一定的理论基础和临床依据。但还需谨慎、理性看待相关数据,任何新技术、新方法、新器械的应用,其效果均有待于长期的大量的临床观察,需要有足量的科学证据支持才能在临床广泛开展。
内容部分摘自«口腔种植关键技术实战图解»谭震主编宫苹审校人民卫生出版社出版

口腔种植学、修复学博士
副教授副主任医师
2010年度国际种植学会 Scholar
前香港大学牙学院临床研究员
四川省口腔种植专业委员会常委
毕业于华西医科大学开始从事口腔种植治疗,先后在美国哈佛大学牙学院、德国法兰克福大学、日本广岛大学、以色列特拉维夫大学等接受口腔种植临床培训;2009年-2010年获得国际种植学会奖学金在香港大学牙学院高级牙科治疗中心进行一年的口腔种植及牙周专科训练;
至今已参编《中华口腔医学》等八部口腔医学专著。承担和参与多项国际和国内科研项目。2012年主译《口腔种植彩色图谱》,世界图书出版社;2014年主编《口腔种植关键技术实战图解》,人民卫生出版社出版;
来源于牙医世家
相关资讯
推荐产品

- 邦卡(通力)牌水路消毒仪
- 邦卡(通力)牌水路消毒仪,行业标准制定方之一。

- 宇森根管测量仪&牙髓活力
- 品牌:佛山宇森 推荐品牌
- 海康诺德超精藻酸盐印模材
- 海康诺德超精藻酸盐印模材料不起泡,半口一个独立小包卫生防潮,避免交叉感染,1:1真实还原,见效果图片,患者喜欢的精准取模材料,适合教学院校,技工厂,门诊,医院使用。 科贸嘉友029-88651307