前言
以修复为导向是当今种植治疗的基本原则,当种植体植入修复所需的正确位置时,发生骨裂隙的可能性更大。GBR技术可修正这一问题,但是GBR也存在诸如治疗和愈合时间延长等多种不利影响。当骨裂隙<5mm时骨缺损能否自然愈合?自然愈合和GBR技术的临床及影像学结果是否存在差异?学牙网为各位学友准备了一篇由四川大学华西口腔医院种植科王斌医生摘译、满毅主任校审的高水平临床研究文章与大家分享,也希望坚持一线临床的你、坚持学习姿态不懈努力的你借助学牙网的分享力量,多多投稿,一展风采,携手前行。
选文背景
修复指导的种植体植入的概念广为传播,因为它可为修复提供有利的条件。当种植体植入于修复所需的正确位置时,发生骨裂隙的可能性更大。这些骨裂隙可以用屏障膜和骨替代材料通过引导骨再生技术(GBR)被成功地治疗。然而,GBR应用于后牙区较小的骨裂隙(<5mm)的优点尚未被文献记录。仅有的文献并小的骨裂隙对植体周围黏膜的影响。在口腔卫生不佳的患者,种植体粗糙面暴露可导致菌斑堆积。生物膜的形成可导致种植体周围黏膜炎,或最终导致种植体周围炎,发生骨吸收。这些由粗糙面暴露导致的后果可以通过应用GBR于小的骨裂隙而避免。然而,GBR也有其副作用:治疗和愈合时间延长、治疗费用增加、患者并发症增加,如水肿和感染风险。
该实验的目的是检验让小的骨裂隙(<5mm)自然愈合和用GBR(利用脱蛋白的小牛骨骨盐(DBBM)和胶原膜)治疗的临床、影像学结果是否一致。
文章关键词
骨替代材料、牙科种植体、移植材料、引导骨再生、屏障膜、屏障膜、RCT
材料和方法
患者选择:
上颌或下颌后牙区;身体健康;吸烟控制(其中18人不吸烟,2人吸烟<10支/天,2人吸烟10-20支/天);能够获取初期稳定性;垂直缺损小于5mm。
外科程序:
◇种植体在拔牙后6周至6个月之间,或6个月以后植入;患者术前接受抗生素;
◇牙槽嵴顶切口,按需作减张切口,翻黏骨膜瓣;
◇植入CAMLOG SCREW-LINE implant种植体 (Camlog Biotechnologies AG, Basel, Switzerland);
◇种植体植入后立刻手测种植体的稳定性,合格的患者在种植体植入后用牙周探针(calibrated periodontal probe)测量缺损的大小(图1),排除>5mm或无缺损的患者。
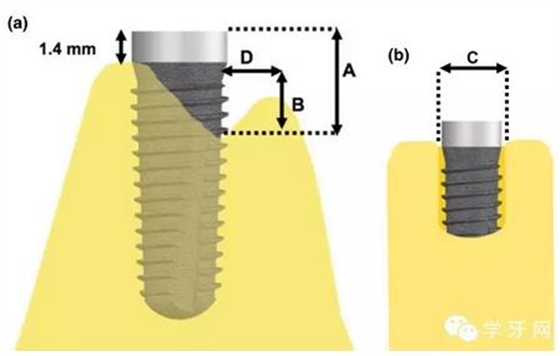
图1. 种植体植入后骨裂隙的测量
(a) 垂直骨缺损高度; (b)骨内缺损高度; (c)骨缺损宽度; (d)骨缺损深度
随机分组:
自然愈合组(Spontaneous healing,SH):骨缺损不作任何治疗让其自然愈合。暴露的种植体不作治疗。
GBR组:骨缺损用DBBM(BioOss Spongiosa Granules, particle size 0.25–1.0 mm; Geistlich Pharma AG, Wolhusen, Switzerland)材料充填,但不过度充填,用胶原膜(BioGide membrane; Geis-tlich Pharma AG)覆盖移植材料和种植体。
再切开手术:
6个月后行再切开手术以评估自然愈合和GBR治疗的结果。翻黏骨膜瓣以精准评估。再次测量与基线(baseline)时同样的数据(主要参数)。
修复重建:
再切开术后、软组织愈合至少1周后取印模。制作单冠(1例为固定局部义齿),用粘接或螺丝固位。
复诊检查:
患者被纳入长18个月的维护保健计划,测评戴牙后3、6、12、18个月时的临床和X线情况。
临床测量:
在每个时间节点,测量以下参数:
◇种植体存留情况
◇菌斑指数(Silness & Loe 1964),测量每个种植体的4个面
◇探诊深度:测量每个种植体的6个位点。牙周探针为UNC-15(事先校准),测量时使用0.2–0.3N的力。
◇龈沟出血指数(Muhlemann & Son 1971):测量每个种植体的4个面
◇黏膜水平:测量每个种植体的6个位点的黏膜边缘至种植体光滑/粗糙面边缘的距离
◇X线测量
口内X线拍摄采用长锥术平行投照技术,中心射线对准牙槽嵴顶(Hawe持片器,Kerrhawe SA, Bioggio, Switzerland)。用扫描仪数字化处理图像,分辨率为1200 dpi。
结果
患者:
共入选22名患者,植入28颗种植体。其中SH组中12名患者共15颗种植体,4男8女,75%(9人)不吸烟,平均年龄56岁(40-74岁)。GBR组10名患者共13颗种植体,6男4女,90%(9人)不吸烟,平均56岁(35-75岁)。
外科和再切开程序:
种植体位置和特征:
根据局部解剖结构和修复需要,种植体长度和直径分别从9-13mm和3.8-5mm不等。
种植体分布如表1:
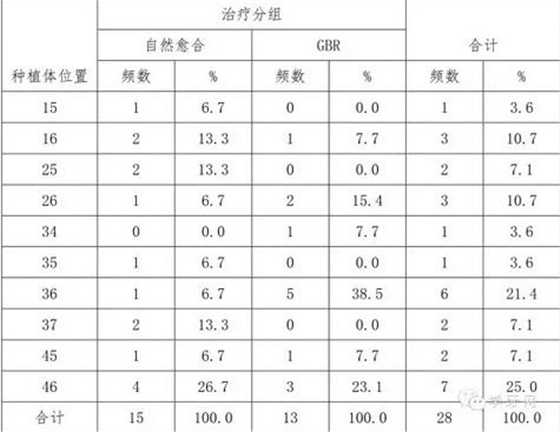
表1.种植体分布 FDI 标准
所有种植体都获得初期稳定性。两个处理组具有同质性。SH组平均垂直缺损高度为3.25±1.18mm,GBR组为3.64±1.37mm,两者无显著差异性(图6a,b,c;图7a,b)。未侵犯周围解剖结构。
愈合期,软组织并发症
在6个月的黏膜下愈合期内,两组均无严重的局部、系统性不良反应。
在SH组,有两例局部感染发生(分别在2.5周和3个月时),均作局部消毒处理(0.2%氯己定冲洗),3周后均痊愈。有一例发生覆盖螺丝部分暴露,未作处置,直到再切开手术。在再切开手术时,在46的种植体位点发现X线透射区和感染。3周后,在取模/戴基台时,龈沟发生渗出,发现有种植体周围炎。氯己定冲洗3周。戴最终修复体时,未发现感染的临床征象,但种植体周围的透射区仍存在。
在GBR组,两个种植位点发生胶原膜的局部暴露(分别发生于1周和2周后),用氯己定局部处理。两者均愈合且被完好的软组织覆盖。一例在1周后发生感染,一例在12周后发生覆盖螺丝部分暴露。所有并发症全部恢复,除了覆盖螺丝暴露那一例,该暴露一直持续到6个月后再切开手术时。
再切开手术时骨测量
愈合6个月后行再切开手术,所有种植体稳定,种植体存留率100%。根据图1a,b的测量结果见表2。
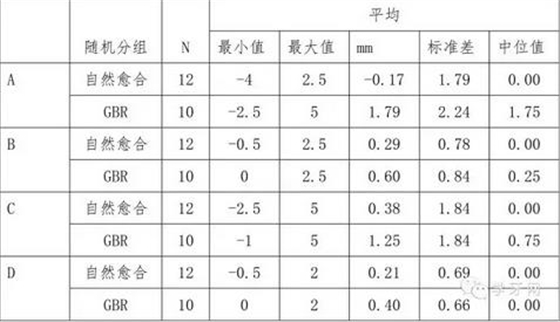
表2.种植体植入时到 6 个月后的骨变化
在SH组,12个位点中的5个(41.66%)在一期和二期手术之间表现为垂直骨吸收;3个(25%)位点表现稳定;4个(33.33%)位点表现为自发性骨增加。垂直骨缺损高度变化平均为-0.17±1.79mm(最小-4mm,最大2.5mm),表现出轻度的骨吸收
在GBR组,10个位点中的2个(20%)再种植体植入6个月后表现为垂直骨吸收。其它位点(80%)表现为骨再生,骨缺损高度降低。平均骨垂直高度增加1.79±2.24mm(最小-2.5mm,最大5mm)。
SH和GBR组间的骨缺损垂直高度(A)变化有显著性差异(P=0.017,U检验),GBR组的结果有利。
骨内缺损高度(B)、缺损宽度(C)、缺损深度(D)的变化在组间无显著差异。
修复重建
共修复24个单冠和2个固定桥。除一个金单冠外,其余全部为金属烤瓷冠。57.1%为螺丝固位,42.9%为粘接固位。
复诊检查
种植体和冠的存留率
种植体和冠的存留率在18个月后为100%,未表现有严重的生物学或修复学并发症。在SH组,发生两例崩瓷(分别发生于负载后6和12个月),均作抛光处理。在GBR组,一个粘接固位的冠在粘接1个月后松动,行再次粘接。一个螺丝固位的冠在戴牙18个月后发生螺丝松动。
袋内探诊深度、龈沟出血指数、菌斑指数测量结果
这些参数在戴牙时和3、6、12、18个月后测量,显示种植体周围组织健康,各参数在两组间基本无显著差异性(图2-4)。除了近中舌(腭)的袋内探诊深度(P=0.03)。
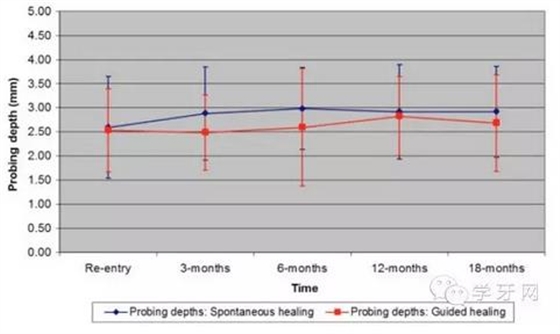
图2. 探诊深度:所有检测位点的均值
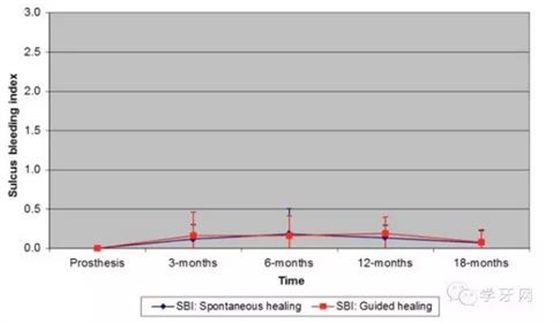
图3.龈沟出血指数:所有检测位点的均值
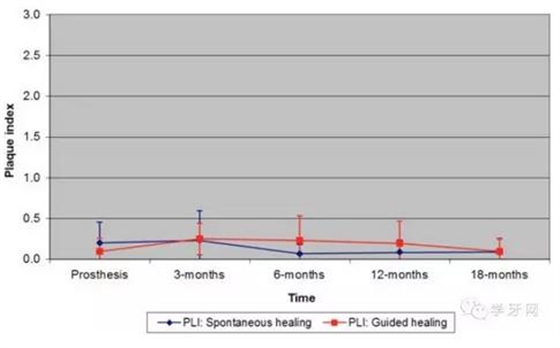
图4.菌斑指数:所有检测位点的均值
黏膜水平:
18个月后,SH组的平均边缘黏膜水平在种植体粗糙面/光滑边缘上方3.33±1.09mm;GBR组在种植体粗糙面/光滑边缘上方3.07±1.43mm。组间无显著差异(图5)。另外,从再切开手术到术后18个月时,黏膜水平总体表现为增加,组间无显著差异(图6d和7c)。
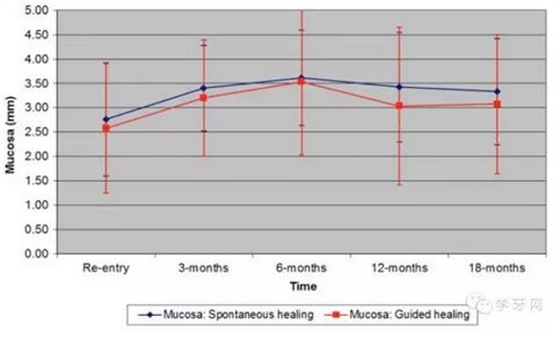
图5.黏膜水平:所有检测位点的均值
X线评估
X线显示所有种植体均直接与骨接触,表现为骨结合。戴牙18个月后种植体近、远中垂直骨水平变化在SH组平均为-0.39±0.49mm,在GBR组平均为0.02±0.48mm(图6e和7d)。
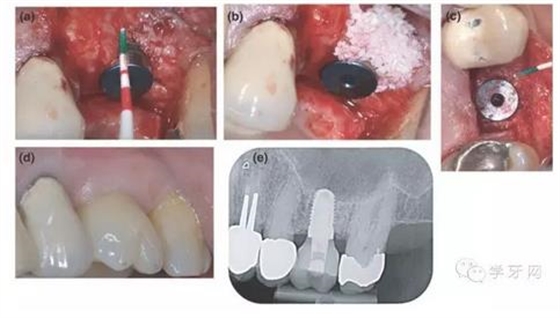
图6.GBR组的病例 a, 在26的种植体植入时的初始骨缺损;b,用DBBM行骨增量;c,种植体植入6个月后再切开时的临床发现;d,18个月复诊时临床发现;e,18个月时复诊X线片
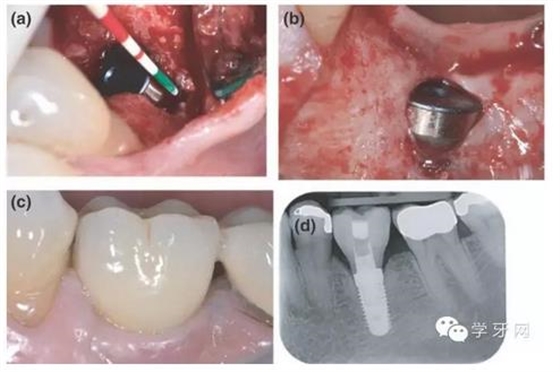
图7.SH组病例 a, 在26的种植体植入时的初始骨缺损;b, 种植体植入6个月后再切开时的临床发现;c, 18个月复诊时临床发现;d, 18个月时复诊X线片
结论
让小的骨裂隙自然愈合表现为种植体高存留率和软组织健康、稳定。然而,在种植体植入后的前6个月表现为更多的颊侧垂直骨吸收。考虑到该研究的局限性,GBR可提高有颊侧骨裂隙的种植体的颊侧骨稳定性。
讨论
该随机、对照临床研究证明戴牙18个月后种植体和冠的高存留率。所有软组织参数表明种植体周围组织健康,实验组和对照组间无显著差异。SH组在种植体植入6个月后表现为显著较多的颊侧骨吸收,和在戴牙到18个月复诊期间的稍微较多的边缘骨吸收。
该RCT中18个月后的种植体存留率为100%,与其位点的颊侧种植体表面暴露是用GBR治疗还是让其自然愈合无关。该研究中的种植体存留率与先前的系统综述相符或稍高(5年存留率97.2%,Jung et al. 2009)。但该实验研究周期较短,且需进一步对样本总体的评估。
该实验中GBR组的垂直骨增加量为1.79±2.24mm,相比于先前使用同样的材料的研究所报道的5.63mm较低(Jung et al. 2009)。可能的解释是初始骨缺损本来就只有3.64±1.37mm。因为种植体有1.4mm的光滑颈部,实际垂直骨缺损高度大约只有2.2mm。在该实验的GBR组中,10个位点中有2个在种植体植入后到再切开期间发生了垂直骨吸收,且这两个位点表现为最小的骨缺损(1.5-2mm)。
该研究提出了问题:在小的骨裂隙缺损中应用GBR是否为必须的?这一问题高度影响临床实践。基于该研究有限的患者数,在不超过5mm的骨缺损中是否行GBR对种植体的存留率和软组织的稳定性无影响。在先前的一项对即刻种植体的回顾性研究中在7年后用CBCT对颊侧的骨和软组织进行评估(Benic et al. 2012)。结果显示30%的种植体在颊侧无X线可探测到的骨。尽管如此,这些种植体周围软组织情况健康,其龈缘相比于有颊侧骨的位点的龈缘仅较为根方1mm。基于这项临床试验和该研究,可推测软组织的稳定不必需要种植体完全被骨覆盖。
本研究的局限性包括:样本较小(仅22名患者)、仅包括前磨牙和磨牙、未使用有个性化牙垫的持片器、在再切开手术时无法确定矿化组织确切的量,因为未作组织学评估。需要时间更长、样本量更大的进一步的实验以仔细评估骨和软组织。种植体周围软组织稳定性可能在更长的负载时间后有所减少。
原文
Jung, R. E., Herzog, M., Wolleb, K., Ramel, C. F., Thoma, D. S., & H?mmerle, C. H. F. (2016). A randomized controlled clinical trial comparing small buccal dehiscence defects around dental implants treated with guided bone regeneration or left for spontaneous healing.Clinical Oral Implants Research.
来源:学牙网