牙周炎,一个非恶性的相对缓和的健康杀手,它对人类健康施出的温柔一刀,虽不致命,却足以让大多数人后半生的生活质量遭遇滑铁卢,生不如死谈不上,但一定会是苦不堪言,后悔莫及。

因为其危害本是可以避免的,早期干预和行为改变,基本上可以防止晚期牙周炎的无牙窘境。
如果早期牙周炎患者拒绝治疗和忽视口腔卫生管理,那么,最终无牙颌会是一个大概率事件。

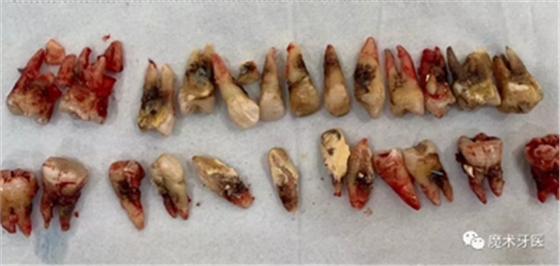
这是一个三十多岁的小伙子牙周炎的最终归宿——全口牙松动,拔除。在口腔大夫那里,这些病例已经司空见惯了,一句话形容:看起来,他们一颗牙也不缺,其实,已经一颗牙也不在了!
正因为如此,牙周炎才被医学界定论为继癌症、心脑血管疾病之后,威胁人类健康的第三大杀手,也是口腔健康的“头号杀手”。最关键的是,每一个人都有可能遇上。
一,什么是牙周炎
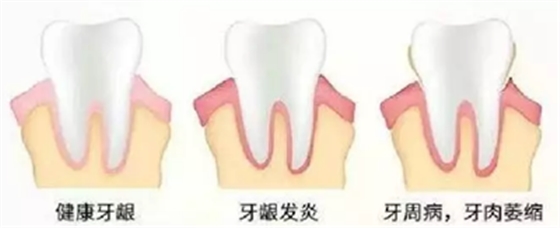
牙周炎主要是由局部因素引起的牙周支持组织的慢性炎症,最通俗的说法就是牙床发炎了。
发病年龄以35岁以后较为多见。最初表现为牙龈炎,牙龈红肿出血,如果牙龈炎未能及时治疗,炎症可由牙龈向深层扩散到牙周膜、牙槽骨而发展为牙周炎。由于早期既不疼痛也不松动,绝大多数人都容易忽视其危害,待有症状时已经比较严重,甚至已不能保留牙齿。
二,牙周炎的病因
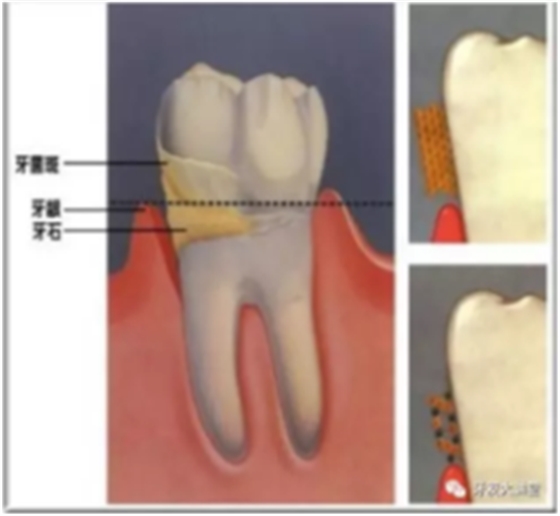
首先认识一个基本概念——牙菌斑。
牙菌斑是指粘附在牙齿表面或口腔其他软组织上的微生物群。它是由大量细菌、细胞间物质、少量白细胞、脱落上皮细胞和食物残屑等组成。
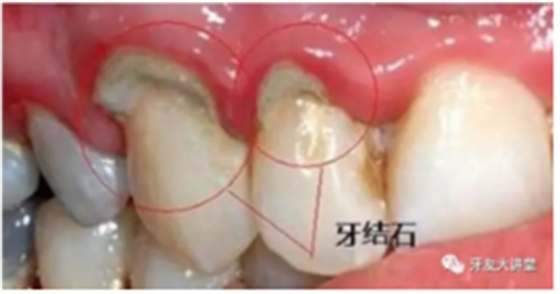
每个人都有牙菌斑,区别只在量的上面,每天正确高效地刷牙可以让牙菌斑维持在不致病的水平,否则将导致牙菌斑堆积,钙化,逐渐形成牙结石。

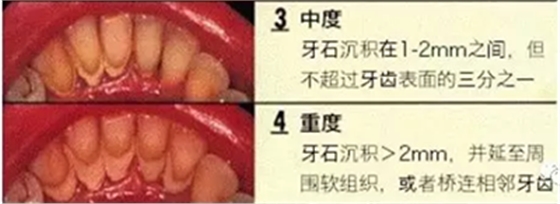
一旦牙结石达到相当程度,将不可避免地刺激牙龈发炎,刷牙出血,这时单纯依靠刷牙或口服消炎药已经无法去除病因,而偏偏多数人在这个阶段执念于“消炎”,失去牙龈炎的最佳干预治疗机会,牙龈炎持续进展,从量变到质变,产生牙周袋,牙槽骨吸收,牙齿松动,口臭,即形成牙周炎。
三、牙周炎易感染因素
总体而言,不认真刷牙以及无视牙结石危害,牙龈炎极度拖延,是牙周炎的重要致病因素,可发生于任何人。
除了少数侵袭性牙周炎与遗传及系统疾病有关而并非牙结石致病以外,其余多数牙周炎基本都是始动于牙结石尤其是龈下结石。
同时,有几类易感人群值得高度重视:孕妇,烟民,糖尿病患者和牙列不齐者。
妊娠本身不会引起牙龈炎症,只是由于妊娠时性激素水平的改变,使原有的牙龈炎症加重。
因此,妊娠期龈炎的直接病因仍然是牙菌斑,随着分娩后激素水平回归正常,龈炎整体上会减轻,但如果不彻底清除牙石菌斑,仍会有局部牙周炎产生,那种“生一个伢,掉一颗牙”的说法,终极因素仍然是口腔卫生状况差,牙菌斑控制欠佳所致。也就是说,它并非必然现象,完全是可控的。
抽烟是牙周炎的重要易感因素,烟民的口腔卫生状况一般较差,烟斑更易于沉积菌斑,牙石量普遍高于常人,而且烟雾中的化学成分会对牙周组织造成慢性损害,长期抽烟的人成骨细胞活性降低,牙槽骨萎缩加速,这些综合因素造成牙周炎进展快且治疗难度加大。

糖尿病和牙周炎则是双向影响,目前的研究已经证实牙周炎成为糖尿病的第六大并发症,同时牙周的炎症对糖尿病的代谢有负面影响而形成恶性循环,糖尿病患者牙周炎控制难度比烟民更大,多数人就诊是以重度牙周脓肿为主要症状并伴强烈口臭,半数牙甚至全口牙松动屡见不鲜。
值得一提的是,在中国,如果一个超级烟鬼得了糖尿病,即意味着全口牙丧失逐渐走上日程,因为,能够同时做好控烟控血糖控制口腔卫生“三控”的幸运人,属于稀有人群。
而更悲催的是,抽烟本身也是糖尿病的易患因素,中国作为烟草大国,牙周炎防治状况极为严峻。
牙列不齐者由于口腔自洁作用较差,不整齐的牙之间更易藏污纳垢,牙菌斑和结石极易沉积导致牙龈肿胀反复发炎,时间一长牙周袋产生,牙槽骨破坏即牙周炎形成。

图为大量龈下结石刺激导致牙龈广泛充血肿胀,牙齿松动,局部已形成牙龈瘤,治疗上比单纯牙周炎复杂。
四、牙周炎的预防
能长期有效地控制牙菌斑即能预防牙周炎,
首先,早晚正确地刷牙是必要条件,
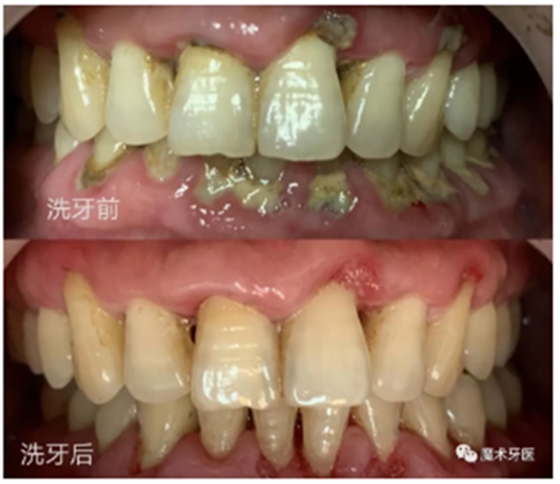
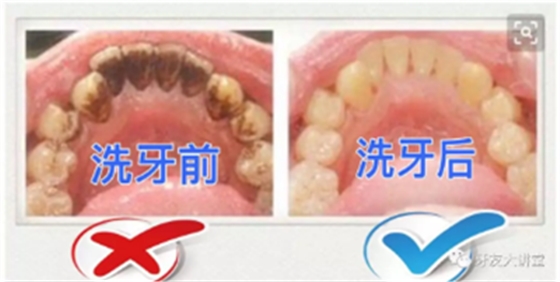
其次,每半年至一年进行一次全口洁牙(超声洗牙)是重要的辅助手段,记住,定期洗牙并不是针对牙周炎患者,而是——@所有人!其作用远远胜过预防传染病的疫苗。
洗牙能高效地清除菌斑牙结石,维持牙龈健康状态,将牙周炎的始动因素消灭于萌芽状态,即达到有效预防的目的。
另外,对于牙周炎易感人群,牙龈未退缩者需要掌握牙线的使用,已经退缩者选择牙间隙刷或冲牙器辅助护理。
“老掉牙”并不是一种自然状态,六七十岁的老人里面,有人一颗牙也没有,有人一颗牙也不缺,生活习惯和口腔卫生意识和自觉性起决定作用。

另外,女性备孕前请一定全口洁牙!
这是目睹一个又一个孕妇备受牙龈炎甚至牙龈瘤之痛苦而得出的吐血教训。
五、牙周炎的治疗
牙周炎的诊断一旦确立,即预示着漫长而繁琐的序列治疗即将面对,比早期单纯的牙龈炎治疗要复杂得多,花费也不在一个档次,疗效也因人而异,因为涉及到个人长期的口腔卫生管理与维护水平的差异,这也是我歇斯底里地呼吁胜过预防治疗的原因。
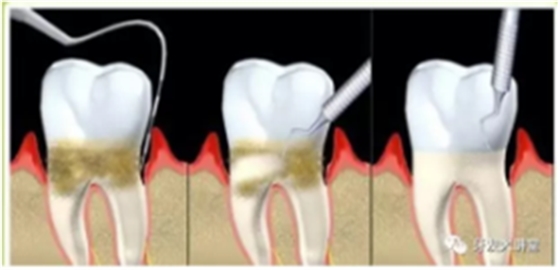
在治疗方案上,首先,全口超声洗牙(龈上洁治)仍然是基础治疗,但远远不够,更专业的龈下刮治,深牙周袋的处理和微创手术比如牙龈翻瓣术,松牙固定术(临时或永久固定)等等手术方式与手术时机的选择,牙周炎不同分期的不同处理,因为涉及过于专业,除了牙周专科医师以外的其他牙医甚至很多都从未涉足此领城,在此不再详述。

在中国,关于牙周炎的治疗是个非常沉重的话题,这种沉重,既有患者因素,也有医生因素,需要分开来谈。
首先说说患者因素:主要是患者观念与意识普遍差强,我们临床接诊的牙周炎患者,相当比例的人在主诉完后,就开始询问:“医生,这个吃什么消炎药最好?”
而正是这种“有炎必消”的思想根深蒂固,加上大量非专业人士的“千错万错,消炎不错”的黄金法则误导,以及各种缺乏循证的传统神药泛滥,令中国牙周炎患者的规范化治疗观念严重滞后于发达国家。
中国海量的牙周炎患者催生了这样的神药广告铺天盖地,且不说它们没有循证医学支持,就是通过循证验证的牙周临床常用药“派丽奥(盐酸米诺环素软膏)”,也是在牙周治疗去除菌斑牙结石以后的辅助用药,没有哪种神药能根治牙周炎,“西医治标,中医治本”理念用于牙周炎的治疗毫无科学性。
需要说明的是,牙周炎,它不是上火,不是上火,不是上火,治本的方法不是祛火,不是各种品牌的“牙周宁,口炎清,牙周康,洁齿液,蜂胶,固齿膏...”,更不是神药牙膏,而是控制牙菌斑。
再谈谈医生因素:目前,中国庞大的牙周炎患者数量和极低的牙周专科医师数量是一对看似尖锐实则平稳的矛盾,远远不象儿科医师缺乏带来的就诊荒那么激烈,除了少数知名口腔院系的牙周专科患者集中以外,很多医院口腔科的牙周专科患者稀少,甚至少数三甲医院口腔科没有牙周专科医师,乡镇医院就更为稀罕。保守统计,十个牙医里面可能只有一个牙周专科医师或者更低,那么,患者去哪儿了?
原因之一,低就诊率,固执地长期依靠传统神药或神药牙膏治疗,或认为牙周炎不是大病,能拖就拖,拖到牙松动了再拔了镶新牙也无所谓了。
原因之二,低转诊率,除了幸运地首诊到牙周专科医师以外,大量患者看牙,更多是首诊于其他牙医,这就涉及到是否转诊的问题,医生的主观意识和患者心理,真的是一言难尽,有的牙医直接转诊,而患者却不愿花时间与精力赴上级医院牙周专科治疗,这种情况并不少见,反馈于医生即造成其缺乏转诊的主动性,或者说,渐渐地更多去凭直觉判断,从患者牙周炎的程度判断其口腔卫生管理能力,治疗依从性甚至经济能力再决定治疗方案及转诊。
一个无奈的现状是,牙周炎患者阶层普遍伴随口腔卫生意识低下,也很难有主动去获取口腔健康知识的能力,同时经济状况欠佳,更准确地说是,缺乏投资口腔健康的意愿,尤其是,由于牙周炎患者自身的懈怠,很多是在急性牙周脓肿发生时才就诊,而此时无论看哪个牙医都会给予消炎对症处理,这本身无可非议,但消炎后待牙周脓肿消退了,能转到牙周专科继续跟踪治疗的人并不多,而且患者和医生双方似乎都更迁就于满足这种简单处理模式,毕竟,患者消肿了,医生也不麻烦,费用也低廉,确实也解决了患者的临时痛苦,而牙周炎的序列治疗,也因此无法普及开来。姑息治疗带来的即是牙周炎的慢性进展,这里面既没有医疗黑幕,也并非丧失医德,一切都显得既合情合理,又不可理喻。
牙周炎患者的就诊率低,因素绝不是单一的,当牙周炎患者出现多数牙松动后,有一种观念非常普遍——等牙全部掉光了再镶一口假牙。殊不知,全口活动义齿,功能比天然牙相差一大截,咀嚼效力并不高,使用也不方便,当然,全口种植义齿也是一种选择(如图),可以较好地恢复咀嚼功能,然而,并不是每个无牙患者,都拥有“口腔里开一辆奔驰”的财力。
相比之下,牙周炎的预防比起治疗来说,简单高效而廉价。正确地早晚刷牙,定期洗牙,以及等同于赚钱赚健康的果断戒烟,为什么不能深入每个人的心里呢?美国和日本,洗牙是列入医保项目,对于政府来说,那是一笔不小的投入,但是,国民健康收益却极其显著。我们的健康中国,也正在不断完善,我们也看到了实质性的进步,以前,医学科普难入基层,因为那里的人群更容易接受诸如“洗牙会把牙齿洗松排"的伪科普,那里长期驻扎着更加亲民更能深入人心的东西,这本身就是一个冷酷的现实。
而现在,我们看到,一切都在往好的方向发展,监管正在加强,国家正在努力,至少,能给到我们一点点信心,虽然路还有很长很长......
来源;博康泰口腔联盟张老师



