在开始任何非手术牙周治疗时,临床医生必须清醒地认识到以下内容:
● 治疗的目的
● 治疗的局限性(即牙体解剖、牙周袋深度以及操作错误)
● 治疗方案是否与疾病的严重程度相一致
治疗目的包括
● 减缓或阻止疾病的进展
● 试着保持或者尽可能使牙周/种植体周围支持组织获得再生
● 减轻牙周/种植体周围的炎症进展
种植体周围疾病表现为两种形式:(1)种植体周围黏膜炎;(2)种植体周围炎。两者都表现为特征性种植体周围组织的炎症反应。类似于牙龈炎是牙周炎的先驱症状这一观点,种植体周围黏膜炎被认为是种植体周围炎的先驱症状。然而,类似于牙龈炎和牙周炎之间的关系,种植体周围黏膜炎并不会必然发展为种植体周围炎。
种植体周围炎的患病率已被广泛地报道[15]。种植体周围炎已被定义为种植体周围的炎症反应进程,包括了软组织炎症和进行性的支持骨组织丧失超过生物性骨重建。有人认为种植体周围炎类似于牙周炎,最初的发生是由于过度的细菌增殖以及随后的宿主免疫反应。因为这个原因,治疗种植体周围的最初目标类似于治疗种植体周围黏膜炎,即清除种植体表面的菌斑生物膜。
在细菌作为疾病的始动因素以及机体对细菌的免疫反应方面,种植体周围炎和牙周炎有相似性,但是,在疾病进展速度和炎症严重程度上,两者可能不同。种植体周围炎的微生物比牙周炎更加多样化。组织学上,种植体周围炎症在牙槽嵴附近更具浸润性,并常常缺乏骨组织表面的保护层,而在牙周炎我们通常能看到。数据显示种植体周围的感染通常是后期种植失败的主要原因。
种植体周围炎是种植体周围组织的感染,最终导致支持骨组织的丧失。种植体周围炎的风险因素包括牙周炎病史、牙菌斑、较差的口腔卫生、吸烟、酒精摄入和糖尿病。临床诊断显示了炎症指标包括探诊出血伴有或不伴有化脓,以及种植体周围探诊深度≥5mm。在临床诊断确定的时候,就需要针对这些负面临床表现的深层次病因进行治疗。内窥镜的应用在
种植体周围炎的诊断和治疗方面都是极有价值的,并应当尽快应用于这些临床患者。
用内窥镜对患有种植体周围炎的患者进行检查,经常发现在种植体表面或者修复体上部附着的外源性材料。白色高密度反射材料经常被发现附着于种植体和它的上部结构。目前的最佳证据表明了这种材料可能是口腔粘接剂。
利用牙周内窥镜,龈下残留的粘接剂引起的种植体周围炎可以得到诊断和清除。在使用内窥镜时,粘接剂的清除可以通过超声器械或者手工器械来完成。
尽管口腔内窥镜为临床医生提供了使用器械完成精确操作的机会,恰当的治疗指征应建立在所治疗疾病的严重程度以及操作者经验的基础上(图3.27)。
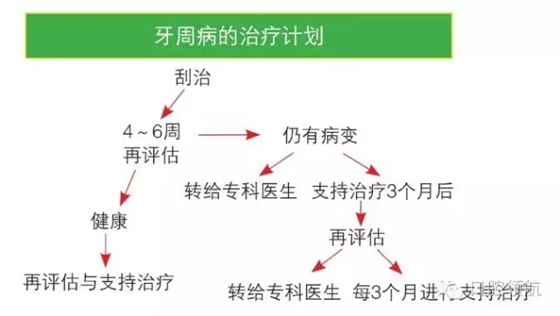
图3.27 牙周病的治疗计划。
牙周内窥镜清创难以操作的位置包括:
● 炎症很重的牙周袋
● 脓肿部位
● 上颌磨牙的远端根分叉部位
● 狭窄的根分叉部位和Ⅲ度根分叉病变
● 弯曲牙根
● 距离很近的两牙根
● 过大的修复体悬突
在牙周非手术治疗中,尽管机械清创是清除根面菌斑的基本方法,内窥镜也能够起到辅助治疗的作用。临床医生在进行闭合和开放刮治术时也使用其他辅助治疗措施,这些措施可能包括了全身系统性使用抗生素,低剂量的盐酸多西环素20mg,局部使用抗生素例1.0mg盐酸米诺环素,生物制剂例如釉质基质衍生物或重组人血小板源生长因(rhPDGF),用于非手术龈沟内清创的口腔激光治疗(有时涉及激光刮除术,牙周袋内灭菌或者激光袋内清洁术)以及多种化学杀菌方法。
根据笔者的观点,牙周炎活动性破坏几乎和特异性细菌的感染密切相关,可能需要辅助全身系统性使用抗生素。系统性使用抗生素通过血液进入牙周组织和牙周袋内,可以影响操作器械所能达到范围以外的细菌,或者使用抗感染化学疗法。系统性使用抗生素也能抑制牙周菌斑定植于舌或者其他口腔表面的位置,以此推迟龈下菌斑的再定植[21]。由于牙周病损部位常常定植有混合性的致病细菌,所以药物的联合治疗方法已经获得了越来越高的重视,甚至可以用于根治或者预防由已知牙周致病菌在牙周局部位点侵入上皮下牙周组织所造成的感染,或者牙列以外其他位置的感染。许多临床医生建议根据经验开抗生素处方,是建立在临床经验和/或患者的用药史和其对抗生素药物的敏感性的基础上。支持这种治疗方法的原因是大多数菌斑微生物对同种抗生素敏感,而对特异性细菌需要鉴别时,往往是由于在经过一阶段的系统性抗生素治疗后没有获得或者获得很小的临床疗效,或者是由于需要对目标细菌是否清除干净进行判断。
对于破坏性牙周病患者的治疗,辅助使用抗菌剂例如全身使用抗生素、局部使用抗生素以及抗菌剂冲洗,都可以提高治疗效果。
以下病例使用了不同的辅助治疗方法,但是治疗重点和共同性是使用内窥镜使治疗区域可视化,并且对病变区域根面进行了彻底的清创治疗。
来源于口腔领航




