口底多间隙感染又称口底蜂窝组织炎(cellulitis of the floor of the mouth),曾被认为是颌面部最严重而治疗最困难的炎症之一。随着诊治水平及有效抗菌药物的合理使用,近年来本病已极其罕见。
【治疗措施】
口底蜂窝组织炎不论是化脓性病原菌引起的感染、或腐败坏死性病原菌引起的感染,局部及全身症状均很严重。其主要危险是呼吸道的阻塞及全身中毒。在治疗上,除经静脉大量应用广谱抗菌药物,控制炎症的发展外,还应着重进行全身支持疗法,如输液、输血,必要时给以吸氧、维持水电解质平衡等治疗;并尖及时行切开减压及引流术。
切开引流时,一般根据肿胀范围或脓肿形成的部位,从口外进行切开。选择皮肤发红、有波动感的部位进行切开较为容易。如局部肿胀呈弥漫性或有副性水肿,而且脓肿在深层组织内很难确定脓肿形成的部位时,也可先进行穿刺,确定脓肿部位后,再行动开。如肿胀已波及整个颌周,或已有呼吸困难现象时,是应作广泛性切开。其切口可在双侧颌下,颏下作与下颌骨相平行的“衣领”型或倒“T”型切口(图1)。术中除应将口底广泛切开外,还应充分分离口底肌,使口底各个间隙的脓液能得到充分引流。如为腐败坏死性病原菌引起的口底蜂窝组织炎,肿胀一旦波及到颈部及胸前区,皮下又触到捻发音时,应按皮纹行多处切开,达到畅开创口,改变厌氧环境和充分引流的目的。然后用3%过氧化氢液或1:5000高锰酸钾溶液反复冲洗,每日4~6次,创口内置橡皮管引流。

图1 口底间隙蜂窝织炎广泛切开的倒“T”型切口
【病因学】
下颌骨下方、舌及舌骨之间有多条肌,其行走又互相交错,在肌与肌之间,肌与颌骨之间充满着疏松结缔组织及淋巴结,因此,口底各间隙之间存在着相互能连关系(图2),一旦由于牙源性及其他原因而发生蜂窝组织炎时,十分容易向各间隙蔓延而引起广泛的蜂窝组织炎。口底多间隙感染一般指双侧颌下、舌下以及颏下间隙同时受累。其感染可能是金色葡萄球菌为主要化脓性口底蜂窝组织炎;也可能是厌氧菌或腐败坏死性细菌为主引起的腐败坏死性口底蜂窝组织炎,后者又称为卢德维咽峡炎(Ludwig angina),临床上全身及局部反应均甚严重。

图2 口底间隙的解剖位置
口底多间隙感染可来自下颌牙的根尖周炎、牙周脓肿、骨膜下脓肿、冠周炎、颌骨骨髓炎,以及颌下腺炎、淋巴结炎、急性扁桃体炎、口底软组织和颌骨的损伤等。
引起化脓性口底蜂窝组织炎的病原菌,主要是葡萄球菌、链球菌;腐败坏死性口底蜂窝组织炎的病原菌,主要是厌氧性、腐败坏死性细菌。口底多间隙感染的病原菌常常为混合性菌群,除葡萄球菌、链球菌外,还可见产气荚膜杆菌、厌氧链球菌、败血梭形芽胞杆菌、水肿梭形芽胞杆菌、产气梭形芽胞杆菌,以及溶解梭形芽胞杆菌等。
【临床表现】
化脓性病原菌引起的口底峰窝组织炎,病变初期肿胀多在一侧颌下间隙或舌下间隙。因此,局部特征与颌下间隙或知下间隙蜂窝组织炎相似。如炎症继续发展扩散至颌周整个口底间隙时,则双侧颌下、舌下及颏部均有弥漫性肿胀(图3)。
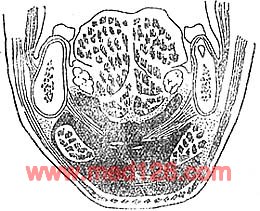
图3 口底间隙蜂窝织炎
腐败坏死性病原菌引起的口底蜂窝组织炎,软组织的副性水肿非常广泛,水肿的范围可上及面颊部,下至颈部锁骨水平;严重才甚可达胸上部。颌周有自发性剧痛,灼热感,皮肤表面略粗糙而红肿坚硬。肿胀区皮肤呈紫红色,压痛,明显凹陷性水肿,无弹性。随着病变发展,深层肌等组织发生坏死、溶解,有液体积而出现流动感。皮下因有气体产生,可扪及捻发音。切开后有大量咖啡色、稀薄、恶臭、混有气泡的液化,并可见肌组织呈棕黑色,结缔组织为灰白色,但无明显出血。病情发展过程中,口底粘膜出现水肿,舌体被挤压抬高。由于舌体僵硬、运动受限,常使病员语言不清、吞咽困难,而不能正常进食。如肿胀向舌根发展,则出现呼吸困难,以致病员不能平卧;严重者烦躁不安,呼吸短促,口唇青紫、发绀,甚至出现“三凹”征,此时有发生窒息的危险。个别病员的感染可向纵隔障扩散,表现出纵隔炎或纵隔脓肿的相应症状。
全身症状常很严重,多伴有发热、寒战,体温可达39~40℃以上。但在腐败坏死在峰窝组织炎时,由于全身机体中毒症状严重,体温反可不升。病员呼吸短浅,脉搏频弱,甚至血压下降,出现休克。
来源于网络