第五次BITC口腔种植大奖赛优胜奖病例
美学区连续多牙缺失伴骨缺损的种植修复
大连医科大学附属大连市口腔医院种植科
作者介绍
赵佳明,博士,副主任医师,硕士研究生导师。1999年赴日留学,先后就学于日本冈山县笠冈齿科学校,日本国立冈山大学。在攻读博士学位期间,致力于齿科种植体表面优化改性的研究工作, 发表相关SCI收录学术论文2篇,2006年获博士学位。毕业后就职于日本(京都)松风齿科株式会社,承担亚太地区技术支持以及研究辅助工作。
2009年回国,就职于大连市口腔医院,主要从事口腔种植以及种植美学修复等临床工作和教学工作,致力于种植体表面优化改性及粘结剂的生物安全性和机制学等方面的科研工作,先后主持部、市级科研项目各1项。现任中华口腔医学会口腔修复学专业委员会委员、中国生物材料学会口腔及颅颌面生物材料及应用专业委员会委员、辽宁省口腔医学会口腔种植专业委员会委员。
先后荣获2014年第七届环渤海种植研讨会种植病例大赛一等奖、2014年第三次全国BITC口腔种植病例大奖赛优胜奖和2015年第四次全国BITC口腔种植病例大奖赛银奖的荣誉奖项。以第一作者发表的论文《细胞黏附性分子层对钛种植体表面的活化性修饰作用》荣获2014年大连市自然科学优秀学术论文三等奖。
摘要
目的:本文介绍一例美学区多颗牙连续缺失并存在水平向骨缺损的病例,采用种植修复的治疗过程,探讨其中使用的相关种植外科及修复技术,总结能够在此类病例中获得良好种植美学效果的临床经验,为今后的临床治疗提供参考。
材料与方法:以2014年1月来大连市口腔医院种植科就诊的多颗上前牙缺失的一位年轻女性患者为研究对象,首先对患者进行病史询问及口腔检查,拍摄CBCT,测量拟种植区的可用骨量,明确患者为一例上前牙区存在较严重骨缺损(骨宽度最薄处仅为3.2mm)的病例,对患者客观存在的美学风险进行评估,与患者充分交流沟通后,告知可能存在的美学风险,最终制定种植治疗方案。采用外置式植骨(Onlay植骨)进行骨增量以恢复牙槽嵴宽度,待骨块愈合后行种植手术,拟于12、22位点植入2颗种植体后行4单位桥体修复,视初期稳定性采用纵向螺丝固位的临时修复体通过动态加压技术进行早期修复伴软组织成形,以期获得与周围牙龈软组织相协调的穿龈轮廓;待种植体骨结合良好、牙龈软组织健康、形态良好且稳定后,通过制作个性化转移杆,制取最终理想的穿龈轮廓;选择个性化制作的氧化锆基台以及全瓷修复体进行永久修复。
结果:Onlay植骨骨增量效果可靠;采用临时修复体进行软组织诱导成形后,通过个性化转移杆,可以精确地转移种植体周围软组织形态,患者对最终美学修复效果满意。
结论:美学区连续多颗牙缺失的种植修复按照国际口腔种植学会的SAC分类属于“复杂”或“高度复杂”类型,通常伴有软硬组织不足,是最具挑战的临床治疗程序之一。对于存在较大骨缺损的病例,术前进行Onlay植骨可有效扩增骨量,为种植体植入理想的三维位置提供硬组织基础;采用临时修复体进行软组织塑形,以及个性化制作的氧化锆全瓷修复体等美学修复技术,可达到最终较为理想的美学修复效果。
美学区的种植治疗一直以来被视为是复杂的临床程序,在美学区,如果缺失牙相邻天然牙的软硬组织完整,且符合种植适应证,并依照以修复为导向的理念,将种植体植入准确的三维位置,那么种植体支持的单颗修复体获得成功的美学和功能性治疗效果证据确凿。然而,连续多颗牙缺失的美学区常存在软硬组织在垂直向或水平向的缺损,这些都大大增加了种植修复的美学风险。本文通过介绍1例美学区连续多颗牙缺失的种植修复典型病例,讨论为获得上颌前牙区连续缺失病例的美学修复效果而采取的相应技术,包括通过完善的术前评估和治疗计划,对存在软硬组织缺损的病例进行组织增量,尽可能地以修复为导向,将种植体植入理想的三维位置,再通过临时修复体对软组织进行塑形,获得良好的软组织形态后进行个性化的美学全瓷修复,最终获得理想的美学效果。
材料与方法
1、病例资料
患者,女性,23岁,大学生。患者于1年前因外伤导致上前牙缺失,期间行可摘局部义齿修复,自觉每天摘带不便,且影响正常发音及美观,至我科要求种植修复。平素体健,无全身系统性疾病,无特殊药物服用史,无药物、材料等过敏史,无吸烟、夜磨牙等不良习惯。口外检查见口腔颌面部对称,张口度正常,中位唇线,中位笑线。口内检查见12、11、21、22缺失,缺牙区牙槽嵴薄。覆牙合覆盖浅,23反牙合。口腔卫生状况良好。拍摄CBCT示:12位点可用牙槽骨高度为16.4mm,宽度为3.6mm;22位点可用牙槽骨高度为19.5mm,宽度为3.2mm。
临床诊断:上颌牙列缺损(12、11、21、22缺失)
2、治疗设计
(1)髂骨取骨,Onlay植骨;
(2)待自体骨块愈合且稳定后行12、22位点种植;
(3)视种植体植入后稳定性情况,拟行早期修复,同期软组织诱导成形;
(4)待种植体骨结合良好,软组织形态稳定后,拟行全瓷美学修复。
3、治疗程序
(1)2014年1月:初诊明确诊断为12、11、21、22缺失,缺牙区牙槽嵴较薄,拍摄CBCT(kavo卡瓦,德国)显示:缺牙区存在水平向骨缺损,12位点可用牙槽骨高度为16.4mm,宽度为3.6mm;22位点可用牙槽骨高度为19.5mm,宽度为3.2mm,唇侧骨板稍有凹陷,明确治疗计划。
(2)2014年7月:行髂骨取骨,水平向Onlay植骨全麻下患者取平卧位,将取骨侧的髂嵴垫高。标记髂前上嵴,在髂嵴下方2cm处做切口,将局部的皮肤紧绷,使其位于髂嵴上方,切口方向同髂嵴,切开髂嵴中线外缘腱膜,剥离骨面附着肌肉至暴露足
够骨面,使用骨凿等取骨器械制取骨块,填塞明胶海绵,分层缝合。口内切开植骨区粘膜,翻瓣,充分暴露待植骨区,用裂钻在受骨区骨面预备若干滋养孔,修整骨块,以器械夹持骨块置于手术受植骨区并紧贴骨床,使用钛钉牢固地固定骨块,植骨块间的间隙用自体骨屑及少量骨粉(Geistlich Bio-Oss,瑞士)混合后充填,充分减张后严密缝合创口。告医嘱,嘱患者术后几天尽量卧床休息,十天后拆线。拍摄CBCT示:牙槽嵴宽度扩增明显:12位点扩增至7.4mm-12.4mm,22位点扩增至7.4mm-12.2mm。
(3)2015年2月:Onlay植骨后6月行种植手术
术前再次拍摄CBCT,显示牙槽嵴宽度较植骨当日有一定量的吸收,测量可用骨宽度,12位点为3.7mm-10.9mm,22位点为5mm-10.9mm。做术前准备,用0.12%的复方氯己定漱口液含漱3次,每次15ml,含漱1min。采用无痛麻醉机(STA),复方盐酸阿替卡因进行口内局部浸润麻醉,将麻醉药物缓慢注入术区的牙槽嵴骨膜下方。翻瓣并剥离粘骨膜后充分暴露牙槽骨,取出先前固定骨块的钛钉,确认植入位点,小球钻定点,使用BEGO骨水平种植体及其配套器械(BEGO公司,德国),根据拟植入种植体长度以及直径大小,逐级备洞,植入2颗种植体,均为BEGO,RSX植体,直径为3.75mm,长度为15mm,获得35Ncm以上植入扭矩,用种植体稳定性测量仪Osstell ISQ (Osstell公司,瑞典)测量ISQ值:12、22位点种植体均为79,种植体平台位于骨下约1mm,术后上愈合基台,严密缝合创口。
(4)2015年3月—2015年12月:早期修复伴软组织诱导成形对患者制取开窗印模后,使用桥用金属临时基台,制作聚甲基丙烯酸甲酯(PMMA,登士柏公司,德国)经CAD/CAM切削的临时修复桥体,戴入临时修复体对牙龈软组织进行诱导成形,采用动态加压技术,最初缓慢戴入临时修复体,撑开牙龈软组织袖口,挤压粘膜,粘膜受到挤压后缺血变白,10min内可恢复为粉红色。临时修复体为纵向螺丝固位,便于拆卸调改形态,嘱患者勿用临时修复体咬物,注意口腔卫生,用牙线或冲牙器等将种植体周围清洁干净,每月进行复查,不断调改临时冠的穿龈形态,让出软组织生长空间,直至诱导牙龈形成类似于天然牙的穿龈袖口形态。其中在早期修复3月时,通过打开修复体间的三角间隙,以让出龈乳头生长的空间;在早期修复7月时对22位点唇侧牙龈根方的软组织增生物进行刮除并缝合,同时将修复体的桥体部位调磨成卵圆形的盖嵴部并高度抛光,以获得良好的桥体部软组织形态,形成健康、连续且协调的软组织轮廓。
(5)2016年1月:软组织塑形10个月后,牙龈形态稳定,制取终印模行个性化全瓷修复。
①制取个性化印模帽:首先将临时修复桥体取下后,酒精棉球擦拭干净,连接相应替代体,将该装置整体插入流动性较好的硅橡胶中,待其完全固化后,将临时修复桥体拧松并取下,将硅橡胶内的替代体连接开窗转移杆,在硅橡胶制取的穿龈轮廓与转移杆之间用Pattern Resin成型树脂(GC公司,日本)充填,待成型树脂凝固后取下进行修整抛光,用于最终连于口内后制取印模。
②制取开窗印模:13行纤维桩修复后牙体预备,排龈后采用DMG Light+Heavy加聚型硅橡胶(DMG,德国)制取开窗式印模,比色,检查印模制取情况,确认准确无误后,连接替代体,涂布分离剂,注入人工牙龈材料,灌注超硬石膏。修复工艺中心运用CAD/CAM计算机辅助技术进行设计,制作个性化的氧化锆基台以及氧化锆全瓷修复体(Wieland威兰德公司,德国)。
③患者试戴个性化氧化锆基台,检查基台就位情况,咬合状况,基台边缘位于龈缘下<1mm,试戴氧化锆基底,确认基底就位良好,边缘密合,完成永久修复体的制作。口内戴入氧化锆基台后,扭矩扳手加力至30N后,聚四氟乙烯封闭螺丝通道,树脂封孔。试戴全瓷修复桥体,检查冠边缘与基台边缘紧密接触,与周围软硬组织相协调,确认邻接以及修复体颜色良好。调整咬合,静态咬合:正中咬合时后牙区均匀接触,轻咬合时前牙区无接触,重咬合时轻接触,无牙合干扰或早接触;动态咬合:侧方运动时尖牙引导或前牙组牙功能的交错保护牙合,前伸运动是切牙引导牙合,工作侧和非工作侧无牙合干扰。咬合调整完毕后高度抛光,口外用硅橡胶制备预粘接代型,超声振荡修复体,消毒后使用自粘接树脂水门汀于口外预粘接并戴入口内,使用牙线去除多余粘接剂。拍摄X线片,确认基台和牙冠完全就位。
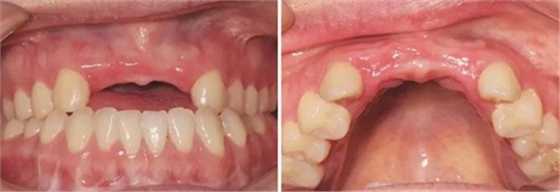
图1 植骨术前口内正面观 图2 植骨术前口内颌面观
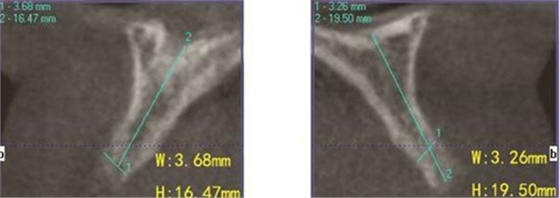
图3 术前测量12骨量 图4 术前测量22骨量
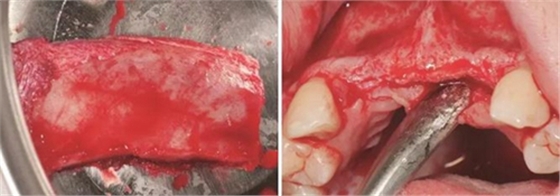
图5 制取的髂嵴部骨块 图6 植骨术前牙槽嵴顶切开翻瓣
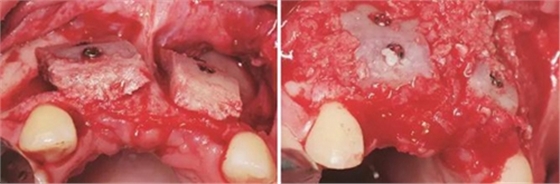
图7 受植区固定髂骨骨块 图8 自体骨屑与人工骨粉混合后充填植骨间隙
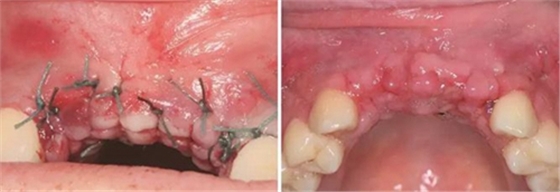
图9 严密缝合创口 图10 植骨后拆线
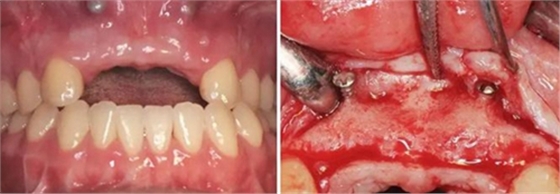
图11 植骨后6月种植术前 图12 种植术前翻瓣后见少量钛钉螺纹暴露
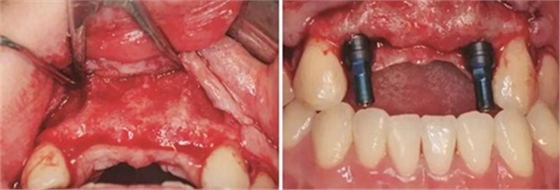
图13 取出钛钉后 图14 携带体示植体位置方向良好
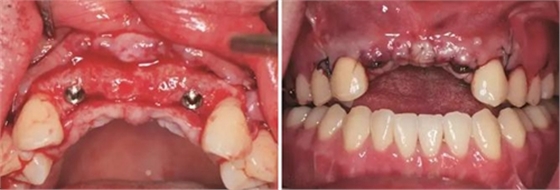
图15 种植术后 图16 种植后严密缝合创口
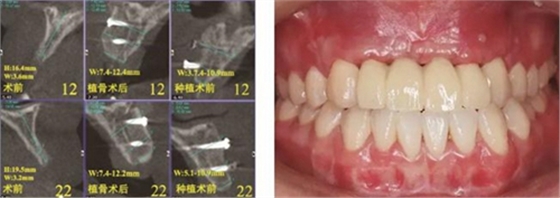
图17 CBCT测量骨量变化 图18 早期修复戴牙当天
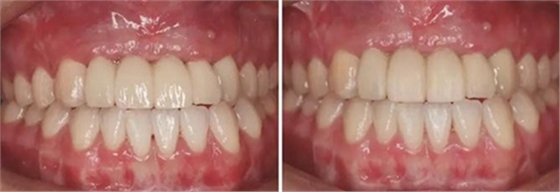
图19 早期修复1月 图20 早期修复2月
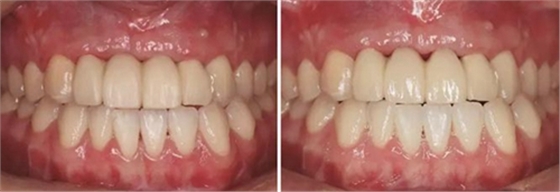
图21 早期修复3月 图22 早期修复3月打开三角间隙
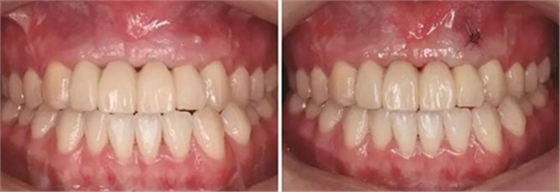
图23 早期修复4月 图24 早期修复7月切除软组织增生后
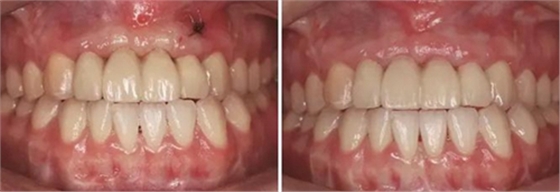
图25 早期修复7月调改桥体部形态为卵圆形并高度抛光 图26 早期修复8月
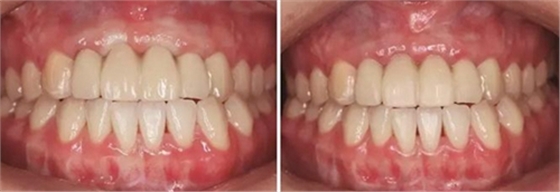
图27 早期修复8月调改后 图28 早期修复10月
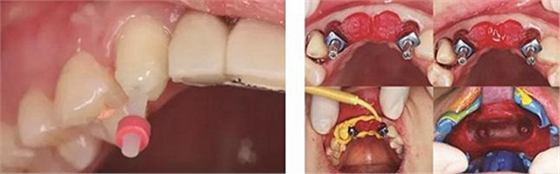
图29 根管治疗后的13行纤维桩修复 图30 个性化转移杆开窗取模
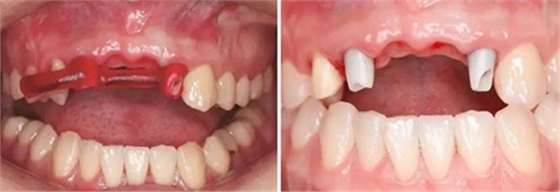
图31 Index引导下试戴个性化氧化锆基台 图32 个性化氧化锆基台于口内就位
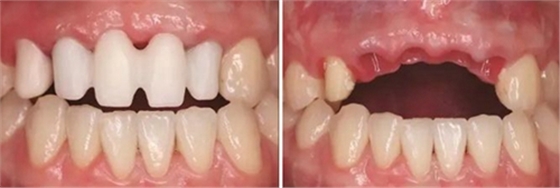
图33 氧化锆基底于口内就位咬合正面观 图34 袖口正面观
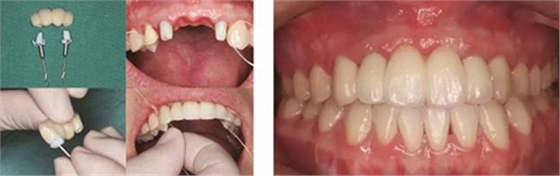
图35 预粘接 图36 戴入全瓷修复体正面观
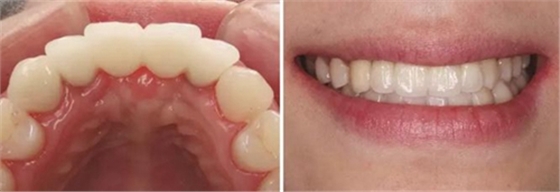
图37 戴入全瓷修复体局部舌侧观 图38 永久修复后微笑
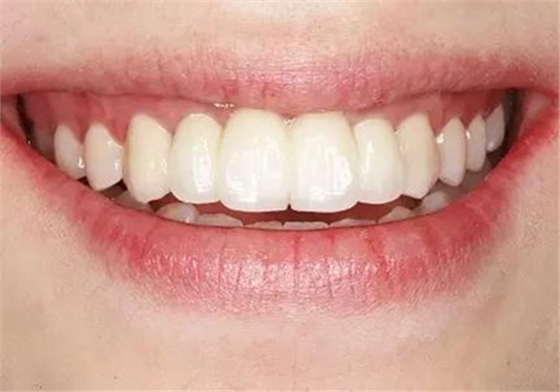
图39 永久修复后大笑
二、结果
1、Onlay植骨后6月骨块愈合良好,骨增量效果可靠。
2、过戴入种植体支持的临时修复体,采用动态加压技术,获得了较好的软组织穿龈轮廓。
3、通过制作个性化转移杆,将种植体周围软组织的形态轮廓精确地复制并转移到模型上,个性化制作的氧化锆基台及全瓷修复体,生物相容性及美学效果良好,患者对最终修复效果满意。
三、讨论
1、硬组织扩增
连续多颗牙缺失的美学区常存在软硬组织在垂直向或水平向的缺损,当前有多种骨增量手术,包括:GBR技术、骨劈开术、自体块状骨移植技术等。GBR技术是种植外科常用的骨增量技术,但是,GBR技术对于严重骨缺损患者的骨增量效果是有限的。自体骨移植被认为是植骨的金标准,可以较好地解决此类患者骨量不足的问题,取骨部位可以是下颌骨外斜线、颏部、髂骨、颅骨等。下颌骨外斜线以皮质骨为主,比颏部可取得更多骨量,该区域骨块致密,强度大,是理想的取骨部位,但由于患者偏瘦,下颌骨骨板较薄,取骨后容易发生下颌骨骨折等并发症,因此考虑在髂嵴前部取骨。对于植骨量要求较大的上颌前部严重骨缺损,髂骨移植可获得较大骨量。植骨后6月骨块愈合良好,没有发生骨坏死、骨暴露,软组织裂开等并发症。有学者报道使用且仅使用自体骨的移植,其半年内骨的吸收率最高可达 60%,而Bio-oss骨粉可显著缩短成骨的时间及愈合期,自体骨可提供成骨细胞,从而诱导Bio-oss颗粒周围的新骨形成。
2、临时修复体与个性化转移
种植外科尽最大可能保存或重建种植区的软硬组织后,种植修复如何通过种植体支持式的临时修复体对种植体周围牙龈软组织形态进行塑形,为最终永久修复获得美学效果奠定基础,仍是美学区种植修复中具有挑战性的工作。
本病例采用聚甲基丙烯酸甲酯(PMMA)经CAD/CAM技术进行直接切削来制作临时修复体,既有效节省技师操作的时间,也缩短了患者的戴牙时间,PMMA是一种具有强度高、韧性大、抗折断和不易脆裂等特性的高分子聚合物。Labban等报道这种材料刺激产生的促炎性细胞因子最少,适合制作临时修复体,其在强度、美观、生物相容性等方面具有一定优势,有利于牙龈的恢复,对牙龈乳头的生长具有一定促进作用。
本病例采用了动态加压技术来处理软组织,在正确的位置施加一定压力进行挤压与引导,再通过周期性的复诊,调磨临时修复桥,创建软组织充填的空间,最终获得了较为理想的与周围软组织相和谐的连续的龈缘曲线。
完成牙龈软组织诱导成形后,如何将新形成的穿龈形态和桥体部的软组织形态转移到最终的工作模型上是非常关键的。已知有以下三种常见方法:一是直接在口内于转移杆与袖口间注入流动树脂并固化制取印模;二是在口外用硅橡胶制取临时修复体颈部形态并制作个性化转移杆制取印模;三是在口内临时修复体上制作固位沟,直接制取印模。本病例采用了方法二,这样制作的个性化转移杆完全复制了临时修复体的穿龈形态,制取的模型上袖口形态清晰完整,效果可靠,提示该方法的可行性。有学者也指出了该方法较在患者口内直接制作个性化转移杆而言,避免了树脂凝固时产热对牙龈软组织的损伤,利于植体周围牙龈软组织的健康与长期稳定。
3、永久修复
在美学区的种植治疗,基台选择也是非常关键的,本病例选择了骨水平的种植体,其优点在于能够建立个性化的穿龈轮廓,自行控制修复体边缘的最终位置,永久修复体选择了个性化氧化锆基台,生物相容性好,经牙龈塑形后软组织形态稳定,医生可以根据具体情况自由调整修复体的角度、位置及最终边缘,美学效果良好。Welander等学者在2008年根据一项动物实验发现,金合金基台周围的上皮屏障和边缘骨向根方移位,而钛和氧化锆基台的周围软组织较稳定。Passos等学者在2016年报道了一项长达12年随访的回顾性研究,指出使用平台转移技术以及氧化锆基台的种植修复可以在很长一段观察时间内获得成功,并指出这种修复方式在前牙美学区是一种可行的治疗选项。
专家点评
李德超教授:美学区连续多颗牙缺失常存在垂直向或水平向软硬组织的缺损,这些都大大增加了种植修复的美学风险。为了减少这些风险,该病例硬组织应用了自体骨块和人工骨粉混合移植,减少了移植骨的吸收率。软组织通过对临时冠进行动态加压来获得理想的牙龈外形。为获得良好的美学效果,基台的选择也至关重要,该病例选择了个性化氧化锆基台,减少了后期由于牙龈萎缩而带来的美学问题。
来源:普洁学习中心


